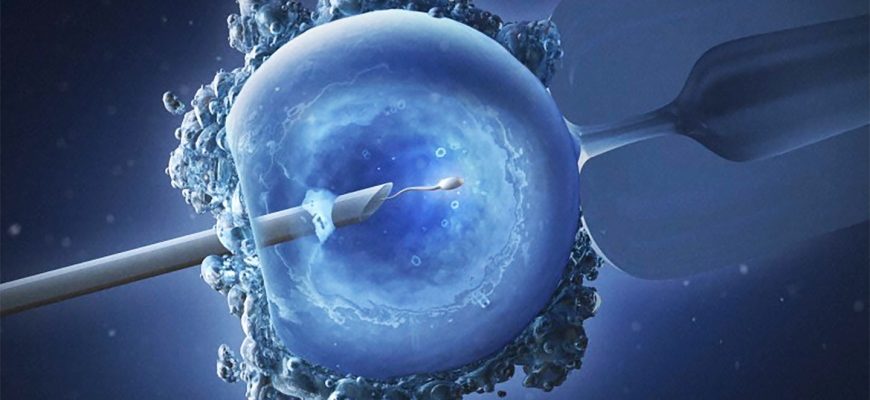
ЭКО, или как правильно — экстракорпоральное оплодотворение (от лат. extra — снаружи, вне и лат. corpus — тело, то есть оплодотворение вне тела, сокр. ЭКО?) — вспомогательная репродуктивная технология, используемая в случае бесплодия. Синонимы: «оплодотворение в пробирке», «оплодотворение in vitro», «искусственное оплодотворение», в английском языке обозначается аббревиатурой IVF (in vitro fertilisation).
Во время ЭКО яйцеклетку извлекают из организма женщины и оплодотворяют искусственно в условиях «in vitro» («в пробирке»), полученный эмбрион содержат в условиях инкубатора, где он развивается в течение 2—5 дней, после чего эмбрион переносят в полость матки для дальнейшего развития.
- ПОКАЗАНИЯ И ПРОТИВОПОКАЗАНИЯ К ЭКО
- ТЕХНОЛОГИЯ ЭКО
- ПОЛУЧЕНИЕ ЯЙЦЕКЛЕТОК
- ПОЛУЧЕНИЕ СПЕРМЫ
- ОПЛОДОТВОРЕНИЕ IN VITRO
- ПЕРЕНОС ЭМБРИОНА В МАТКУ
- ДОПОЛНИТЕЛЬНЫЕ МЕРОПРИЯТИЯ ПРИ КУЛЬТИВИРОВАНИИ ЭМБРИОНОВ
- ЭФФЕКТИВНОСТЬ ЛЕЧЕНИЯ МЕТОДОМ ЭКО
- ЭТИЧЕСКИЕ ПРОБЛЕМЫ
- ПРАВОСЛАВНАЯ ЦЕРКОВЬ ОБ ЭКО
- КАТОЛИЧЕСКАЯ ЦЕРКОВЬ ОБ ЭКО
- РАЗОБЩЕНИЕ ЗАЧАТИЯ
- НАРУШЕНИЕ РОДСТВЕННЫХ СВЯЗЕЙ
- ПРОБЛЕМА ЭМБРИОНОВ
- ИУДАИЗМ ОБ ЭКО
- БУДДИЗМ ОБ ЭКО
- БАНК СПЕРМЫ
- ТЕХНОЛОГИИ КОНСЕРВАЦИИ
- ДОНОРЫ
- ИНТЕРЕСНОЕ
- КОНСТАНТИНОС АРГИРОС — ГРЕЧЕСКИЙ ПЕВЕЦ, РОДИВШИЙСЯ С ПОМОЩЬЮ ЭКО
ПОКАЗАНИЯ И ПРОТИВОПОКАЗАНИЯ К ЭКО
Показанием к проведению процедуры ЭКО являются различные формы мужского и женского бесплодия. Согласно приказу N107н от 30.08.2012 Минздрава РФ показанием к ЭКО является «бесплодие, не поддающееся терапии, или вероятность преодоления которого с помощью ЭКО выше, чем другими методами. При отсутствии противопоказаний ЭКО может проводиться по желанию супружеской пары (женщины, не состоящей в браке) при любой форме бесплодия».
Противопоказаниями для проведения ЭКО являются состояния женщины, при которых беременность и роды угрожают здоровью матери или ребёнка, а именно:
- соматические и психические заболевания, являющиеся противопоказаниями для вынашивания беременности и родов;
- врождённые пороки развития или приобретённые деформации полости матки, при которых невозможна имплантация эмбрионов или вынашивание беременности;
- опухоли яичников;
- доброкачественные опухоли матки, требующие оперативного лечения;
- острые воспалительные заболевания любой локализации;
- злокачественные новообразования любой локализации, в том числе в анамнезе.
Противопоказания для проведения ЭКО со стороны мужчины отсутствуют.
ТЕХНОЛОГИЯ ЭКО
Технологию ЭКО осуществляют в специализированных медицинских учреждениях в условиях амбулаторного лечения. Для проведения процедуры экстракорпорального оплодотворения необходимо получить яйцеклетки, получить сперматозоиды, провести оплодотворение in vitro, вырастить эмбрион, ввести эмбрион в полость матки женщины.
ПОЛУЧЕНИЕ ЯЙЦЕКЛЕТОК
Как правило, для экстракорпорального оплодотворения стараются получить несколько яйцеклеток, так как это повышает эффективность лечения бесплодия этим методом. Поскольку в норме у женщины в течение одного менструального цикла созревает одна яйцеклетка, то для получения нескольких яйцеклеток проводят так называемую процедуру «стимуляции суперовуляции». Для этого пациентке назначают инъекции гормональных препаратов.
Для стимуляции используют инъекции препаратов фолликулостимулирующего гормона (ФСГ), лютеинизирующего гормона (ЛГ), хорионического гонадотропина (ХГ), в сочетании с агонистами или антагонистами гонадотропин-рилизинг гормона (ГнРГ). Режим введения определённых препаратов-индукторов суперовуляции называют «схемой стимуляции» или «протоколом». Существует несколько схем стимуляции суперовуляции, но окончательное количество, виды и длительность введения препаратов подбирают индивидуально для каждой женщины, в зависимости от её возраста, причины бесплодия и фолликулярного (яичникового) резерва. Стимуляция суперовуляции может занимать от 7 до 20 дней и представляет собой инъекции или приём таблетированных препаратов.
Созревание яйцеклеток непосредственно не может быть определено неинвазивными методами. Поэтому о созревании яйцеклеток судят косвенно по росту фолликулов яичника. Рост фолликулов наблюдают с помощью аппаратов ультразвукового исследования. При достижении доминантным фолликулом определённого размера (16-20 мм) назначают процедуру извлечения яйцеклеток — пункцию фолликулов яичника. Пункцию фолликулов проводят под общей (чаще) или местной (реже) анестезией, иглу проводят трансвагинально, ход иглы контролируют аппаратом УЗИ. Целью пункции является аспирация (отсасывание) содержимого фолликула (фолликулярной жидкости). Полученную жидкость исследуют с помощью микроскопа для обнаружения ооцитов (яйцеклеток).
Полученные ооциты отмывают от фолликулярной жидкости и переносят в чашки Петри, содержащие культуральную среду, которые помещают в инкубаторы до момента добавления подготовленных сперматозоидов.
Обычно использование гормональных препаратов и проведение пункции фолликулов не вызывает негативных реакций у пациентки, но иногда могут возникнуть осложнения. Осложнением стимуляции суперовуляции является синдром гиперстимуляции яичников (СГЯ), который может развиться во время и спустя несколько дней после окончания стимуляции в результате созревания большого количества фолликулов. Пункция фолликулов может осложниться наружным или внутренним кровотечением.
При невозможности получить яйцеклетки у пациентки (отсутствие яичников, менопауза и пр.) возможно использование донорских яйцеклеток (то есть яйцеклеток другой женщины). В качестве донора яйцеклеток может выступать бескорыстный донор (родственница, знакомая) или платный донор. Условия работы с донором яйцеклеток регламентирует приказ №107н Минздрава РФ от 2012 года.
ПОЛУЧЕНИЕ СПЕРМЫ
Сперму пациент получает самостоятельно с помощью мастурбации. Возможно использование прерванного коитуса, либо медицинского презерватива без смазки. В случае невозможности получения спермы путём эякуляции, используют хирургические методы: аспирация содержимого эпидидимиса, биопсия яичка и прочее. Сперму получают в день пункции фолликулов супруги. Если получение спермы в день пункции невозможно, то используют предварительное получение спермы с последующим замораживанием и хранением в жидком азоте (см. Банк спермы). Перед оплодотворением яйцеклетки сперматозоиды отмывают от семенной жидкости и с помощью специальных методов выделяют наиболее качественные из них.
При невозможности использования спермы мужа или при отсутствии у пациентки полового партнёра, возможно использование спермы донора. Использование спермы донора производится при обязательном письменном согласии супруга и регламентируется приказом №107н Минздрава РФ[5]. Согласно этому приказу сперма донора используется после 6-месячного карантина, т.е. через 6 месяцев хранения в замороженном состоянии и повторного обследования донора, подтверждающего отсутствие инфекционных заболеваний.
ОПЛОДОТВОРЕНИЕ IN VITRO
Непосредственно ЭКО проводится врачами-эмбриологами в условиях эмбриологической лаборатории. Собственно оплодотворение проводят одним из двух способов:
- инсеминация in vitro;
- интрацитоплазматическая инъекция сперматозоидов (ICSI, ИКСИ).
При первом, более простом способе к яйцеклеткам, которые находятся в питательной среде, добавляют суспензию сперматозоидов. Сперматозоиды добавляют из расчёта 100—200 тыс. на одну яйцеклетку. В течение 2—3 часов один из сперматозоидов проникает в яйцеклетку и тем самым оплодотворяет её. При втором способе (ИКСИ) сперматозоид вводят в яйцеклетку «вручную» с помощью микрохирургических инструментов. ИКСИ используют при очень плохом качестве спермы, когда оплодотворение не может быть получено даже в чашке.
После проникновения сперматозоида яйцеклетка считается эмбрионом. Вероятность успешного оплодотворения 60—70 % (см. Пронуклеусы). Эмбрионы содержат в искусственных условиях от 2 до 6 дней. Для этого используют так называемые СО2-инкубаторы — шкафы, в которых поддерживается температура 37 °C и содержание СО2 в атмосфере 5—6 %. Эмбрионы (а до этого яйцеклетки) в инкубаторах непосредственно содержат в пластиковых чашках (чашки Петри, чашки Нунка, планшеты и пр.) с культуральной средой. В культуральную среду для эмбрионов входят основные физиологические ионы (Na+, K+, Ca2+, Mg2+, Cl-, CO32- и т. д.), энергетические субстраты (глюкоза, пируват, лактат), аминокислоты, часто витамины и белки сыворотки крови. За время инкубации эмбрион человека практически не увеличивается в размере (первые 4 дня его размер 0,1 мм, на 5 день 0,15—0,2 мм), но количество клеток, его составляющих, возрастает многократно (1 день — 1 клетка; 2 день — 4 клетки; 3 день — 8 клеток; 4 день — от 10 до 20 клеток, 5 день — от 40 до 200 клеток).
ПЕРЕНОС ЭМБРИОНА В МАТКУ
Перенос эмбриона в матку осуществляют через 2—5 дней после оплодотворения яйцеклетки. Процедура не требует анестезии (обезболивания) и выполняется на гинекологическом кресле в течение нескольких минут. Эмбрион переносят в матку, проводя через шейку матки специальный эластичный катетер. Согласно приказу N 67 Минздрава РФ от 2003 в полость матки не рекомендуется переносить более 4 эмбрионов, чтобы избежать многоплодной беременности. Современная практика ЭКО в России такова, что обычно осуществляют перенос 2 эмбрионов.
При невозможности вынашивания плода пациентка может прибегнуть к использованию суррогатной матери.
ДОПОЛНИТЕЛЬНЫЕ МЕРОПРИЯТИЯ ПРИ КУЛЬТИВИРОВАНИИ ЭМБРИОНОВ
В течение культивирования эмбрионов возможно осуществление дополнительных лабораторных мероприятий. Криоконсервация эмбрионов — жизнеспособные эмбрионы замораживают и хранят при температуре жидкого азота. В дальнейшем эмбрионы могут быть разморожены и осуществлён повторный перенос в матку для достижения беременности.
Преимплантационная генетическая диагностика (ПГД) — исследование наличия некоторых хромосомных или некоторых генетических патологий у эмбриона до имплантации. Также этим методом возможно определить пол эмбриона. В России, как и в ряде других стран, при использовании ЭКО выбор пола будущего ребёнка запрещён, за исключением случаев возможности наследования заболеваний, связанных с полом (Федеральный закон №323-ФЗ от 21.11.2011 «Об основах охраны здоровья граждан в Российской Федерации», глава 6, §55, п.4[6]).
ЭФФЕКТИВНОСТЬ ЛЕЧЕНИЯ МЕТОДОМ ЭКО
Эффективность лечения бесплодия методом ЭКО невысока: приблизительно одна из трёх пациенток становится беременной после процедуры ЭКО, приблизительно одна из четырёх пациенток завершает лечение рождением ребёнка. Согласно статистике Европейского общества репродуктивной медицины и эмбриологии (англ. ESHRE) за 2010 год 33,2% пациенток, которым осуществили перенос эмбрионов в матку после процедуры ЭКО, достигли клинической беременности. Согласно опубликованным в 2013 году данным Российской ассоциации репродукции человека (РАРЧ) в 2011 году 36,6% пациенток забеременели после проведения процедуры ЭКО, 25,8% женщин, прошедших процедуру ЭКО родили ребёнка.
Ведение беременности и роды после ЭКО в целом не отличаются от обычных. Повышенная вероятность осложнений в течение беременности и родов связана не с искусственным оплодотворением как таковым, а с увеличенным средним возрастом рожениц и более частым многоплодием среди пациентов ЭКО.
ЭТИЧЕСКИЕ ПРОБЛЕМЫ
ПРАВОСЛАВНАЯ ЦЕРКОВЬ ОБ ЭКО
В своём официальном документе «Основы социальной концепции» (2000) Русская православная церковь рассматривает различные проблемы биоэтики, к которым относятся и вопросы преодоления бесплодия. К нравственно допустимым методам преодоления бесплодия отнесено «искусственное оплодотворение половыми клетками мужа, поскольку оно не нарушает целостности брачного союза, не отличается принципиальным образом от естественного зачатия и происходит в контексте супружеских отношений».
Церковь даёт неодобрительную оценку тем вариантам экстракорпорального оплодотворения, при которых используются донорская сперма, донорские яйцеклетки или суррогатная мать: «Использование донорского материала подрывает основы семейных взаимосвязей, поскольку предполагает наличие у ребёнка, помимо „социальных“, ещё и так называемых биологических родителей. „Суррогатное материнство“, то есть вынашивание оплодотворённой яйцеклетки женщиной, которая после родов возвращает ребёнка „заказчикам“, противоестественно и морально недопустимо…». Также Церковь выступает против тех вариантов ЭКО, при которых могут быть получены заведомо большее количество эмбрионов, чем это необходимо для переноса в матку: «Нравственно недопустимыми с православной точки зрения являются также все разновидности экстракорпорального (внетелесного) оплодотворения, предполагающие заготовление, консервацию и намеренное разрушение „избыточных“ эмбрионов. Именно на признании человеческого достоинства даже за эмбрионом основана моральная оценка аборта, осуждаемого Церковью».
Также Церковь обращает внимание на то, что: «Употребление репродуктивных методов вне контекста благословенной Богом семьи становится формой богоборчества, осуществляемого под прикрытием защиты автономии человека и превратно понимаемой свободы личности».
Русская Православная Церковь в лице епископа Орехово-Зуевского Пантелеимона считает технологию появления детей из пробирки «страшной и бесчеловечной».
КАТОЛИЧЕСКАЯ ЦЕРКОВЬ ОБ ЭКО
Католическая Церковь считает метод ЭКО неестественным и антиморальным, и потому полностью отвергает его во всех его аспектах. Католическая церковь учит, что «искусственное оплодотворение противоречит единству брачного союза, достоинству супругов, родительскому призванию и праву ребёнка быть зачатым и произведённым на свет в браке и в результате этого брака».
Католическая церковь заявляет, что «данная практика открывает человечеству путь в такую пропасть, как эктогенез, пересадка человеческих эмбрионов животным, клонирование, эмбриональная биопсия, замена эмбрионального ядра ядром, взятым у взрослого человека, не говоря уже о так называемой „профилактической медицине“».
Католическая церковь приводит следующие аргументы против метода ЭКО.
РАЗОБЩЕНИЕ ЗАЧАТИЯ
.
Католическая Церковь считает, что метод ЭКО нарушает естественный процесс единства полового акта, служащего для рождения новой жизни. Происходит следующее разобщение единства зачатия: получение спермы и подмена полового акта техническим действием:
- сперма «добывается» актом мастурбации, которая является нарушением естественного закона;
- происходит разделение полового акта и акта зачатия. Католическая церковь говорит, что существует «нерушимая связь, которую человек не может разорвать по собственной инициативе, между объединяющим смыслом и смыслом продолжения рода, в равной степени присущей супружеству». ЭКО нарушает целостность зачатия в его значении.
Это разобщение приводит к тому, что ребёнок больше не является даром, а становится вещью, добытой техническим способом. Это приводит к дальнейшей эволюции: «Ребёнок больше не получается естественным образом, но „изготавливается на заказ“ в мельчайших деталях». Таким образом, метод ЭКО сопровождается тем, что называют обычной евгеникой».
НАРУШЕНИЕ РОДСТВЕННЫХ СВЯЗЕЙ
- Право ребёнка:
- Репродуктивные технология разрушают родственные связи и естественное развитие личности ребёнка: «Мы видим, что такое зачатие служит лишь удовлетворению желаний взрослых, отодвигая право ребёнка на второй план».
- При методе ЭКО ребёнок становится не личностью, а предметом «дорогостоящего» контракта: «Истории о продаже детей стары как мир»[16]. Желание родителей иметь ребёнка методом ЭКО приводит к тому, что их ребёнок становится предметом купли-продажи;
- Ребёнок появляется на свет при вмешательстве иных лиц, которые не являются его родителями (суррогатная мать и медицинский работник). Ребёнок имеет «право быть зачатым и произведённым на свет в браке и в результате брака. Оно (искусственное зачатие) нарушает права ребёнка; лишает его сыновних и дочерних отношений с родителями».
- Право суррогатной матери:
- Католическая церковь учитывает право суррогатной матери, которая вынашивает ребёнка: «Долговременная установившаяся связь между этой женщиной и ребёнком в её чреве грубо нарушается».
- Суррогатная мать из человеческой личности превращается в инструмент: «часть её тела продаётся, а сама она лишается права посвятить себя младенцу. Разве право выносить и родить ребёнка не влечёт за собой обязанность вырастить и воспитать его?».
ПРОБЛЕМА ЭМБРИОНОВ
Католическая церковь поднимает вопрос о статусе (или природе) человеческих эмбрионов, которых она считает изначально человеком. Католическая церковь говорит, что «эмбрион изначально является человеком и относиться к нему следует так, „как если бы он был личностью“, с вытекающими из этого правами и достоинством человека. Эмбрион уже является человеком, а не становится им: с момента слияния гамет и вплоть до появления на свет (и далее) он представляет собой одно и то же человеческое существо, автономно и непрерывно развивающееся».
При методе ЭКО имплантируется несколько эмбрионов. Если некоторые из них приживаются, то родители или медицинские специалисты могут решить какое количество из них оставить. Эта операция «подразумевает евгенику и представляет собой совершение абортов».
«Замороженные эмбрионы» могут быть:
- использованы впоследствии той же супружеской парой;
- отданы другой супружеской паре;
- эмбрион может быть подарен или продан: «после отмены рабства дарить или продавать людей запрещено, следовательно дарение или продажа эмбрионов противоречит их достоинству».
- использованы для научных, косметических, медицинских целей или генетических манипуляций: «использование эмбрионов в коммерческих целях абсолютно противоречит их достоинству», «использование эмбрионов в научных исследованиях или экспериментах, призванных удовлетворить нужды общества, несовместимо с представлением о человеческом достоинстве»
- уничтожены: «любое уничтожение эмбриона является абортом».
Католическая церковь предлагает сделать выбор между двумя видами отношения к проблеме ЭКО:
«Безусловно технический прогресс достоин самого активного поощрения. Однако он не должен достигаться любой ценой. Опасность, которая проявляется всё в большей и большей степени, как раз и заключается в допустимости мысли о том, что человек уже сделался демиургом и может занять место, которое стало вакантным вследствие секуляризации, отринувшей всё трансцендентное.»..
ИУДАИЗМ ОБ ЭКО
Иудаизм учитывает в вопросе об ЭКО следующие факторы.
За:
- Необходимость выполнить заповедь «плодись и размножайся».
- Обязанность оказывать добро людям, в частности, облегчать страдания бесплодных пар.
- Спасение семьи, цельности которой угрожает бесплодие.
Против:
- Сомнение в установлении отцовства ребёнка, родившегося в результате технической процедуры.
- Сомнение в материнстве, если применяется чужая яйцеклетка.
- Сомнение в доверии к медицинскому персоналу, могущему подменить или перепутать семя.
- Оплодотворение донорской спермой может оказаться эквивалентным супружеской измене, если мать замужем. Если она не состоит в браке, роды приводят к проблеме разрушения понятия традиционной семьи.
- Ребёнок, родившийся от супружеской измены с партнёром-евреем, относится к категории мамзер, появление такого ребёнка, ограниченного в правах на брак, нежелательно.
Соответственно, следует разделять случаи:
- ЭКО из материалов супружеской пары и внутри её.
- ЭКО с применением донорской спермы. В этом случае имеет значение, замужем ли мать.
- ЭКО с чужой оплодотворённой яйцеклеткой
Во всех случаях по всем вопросам не существует твёрдо установившейся легальной практики. Некоторые авторитеты всецело запрещают ЭКО[23]. Другие разрешают для пар, не могущих обычным способом выполнить заповедь. Существует согласие, что если и разрешить применение донорской спермы, то только от нееврея. И некоторые видные авторитеты дали согласие на это. В случае использование чужой оплодотворённой яйцеклетки большинство считает матерью, ту кто родила, а не донора яйцеклетки. Особенно непонятная ситуация возникает, когда донор яйцеклетки не еврейка, а рожает еврейка. Или наоборот. Некоторые запрещают, другие говорят, что материнство устанавливается по родам, а еврейство по донору яйцеклетки.
БУДДИЗМ ОБ ЭКО
Среди буддийских школ взгляды на экстракорпоральное оплодотворение расходятся. Так, буддисты традиционной сангхи СНГ негативно относятся к данной технологии, поскольку считают, что такой способ забеременеть противоречит естественному процессу рождения человека. В то же время представители школы Карма Кагью приветствуют достижения медицины, подчёркивая, что они позволяют женщинам стать матерями. При этом, однако, обращается внимание, что «нельзя бездумно относиться к гибели оплодотворённых эмбрионов и нужно всеми средствами стремиться, чтобы все они выживали».
БАНК СПЕРМЫ
Банк спермы — хранилище, где содержатся замороженные в жидком азоте сперматозоиды, для их последующего использования с целью лечения бесплодия, обусловленного как мужским, так и женским фактором, следующими видами вспомогательных репродуктивных технологий: искусственная инсеминация, экстракорпоральное оплодотворение (ЭКО).
Банки спермы организованы либо при медицинских учреждениях для хранения спермы человека, либо при ветеринарных учреждениях (зверофермы, зоопарки) для хранения спермы животных.
Замороженная сперма животных используется для нужд сельского хозяйства (замороженная сперма породистых быков или жеребцов перевозится для осеменения самок, это проще и дешевле, чем транспортировать самца), для получения в неволе потомства редких и исчезающих видов, либо для создания коллекции спермы вымирающих животных.
Замороженная сперма мужа обычно используется для преодоления бесплодия методом искусственной инсеминации или методом экстракорпорального оплодотворения в случаях, когда муж не может присутствовать в клинике в день процедуры. Также хранение спермы в банке спермы целесообразно перед медицинскими процедурами, которые могут привести к бесплодию у мужчины (удаление яичек, противоопухолевая терапия т.д.) В случаях, когда бесплодие пары обусловлено тяжелым мужским фактором, есть риск передачи наследственных заболеваний, женщина одинока, для лечения бесплодия используется сперма донора.
По распоряжению Минздравсоцразвития донорская сперма человека используется для оплодотворения только после выдерживания 6-месячного карантина в банке спермы.
Доноры спермы — лица, предоставляющие свою сперму другим лицам для преодоления бесплодия и не берущие на себя родительские обязанности по отношению к будущему ребёнку.
Словосочетание «банк спермы», как правило, используется в популярной литературе. В профессиональной литературе, а также в ведомственных документах используют термин «криохранилище».
ТЕХНОЛОГИИ КОНСЕРВАЦИИ
В банке сперма содержится в замороженном виде. В простейшем случае перед замораживанием к сперме добавляют глицерин (10% объёма) в качестве криопротектора. Сперму с глицерином набирают в специальную тару для замораживания, выполненную в виде пробирок, соломинок или пакетиков. Охлаждение до низких температур проходит в два этапа. На первом этапе проводят медленное охлаждение (помещают сперму в холодильные камеры с контролируемым охлаждением, либо просто в пары жидкого азота) до температуры -35-70С. На втором этапе (когда медленное охлаждение завершено) проводят быстрое охлаждение, погружая тару со спермой в сосуд с жидким азотом. Хранение осуществляют в сосудах Дьюара, заполненных жидким азотом. Тара со спермой погружена непосредственно в жидкий азот.
Замороженная сперма сохраняет свою оплодотворяющую способность в течение многих лет. Для использования тару с замороженной спермой извлекают из жидкого азота и помещают в сосуд с теплой водой для оттаивания. После оттаивания необходимо удалить криопротектор из спермы, для чего используют многократное переосаждение спермы на центрифуге с заменой семенной жидкости на питательную среду.
ДОНОРЫ
Требования, предъявляемые пунктами приёма спермы к донорам:
- возраст от 18 до 35 лет (возраст установлен правовыми актами РФ);
- отсутствие фенотипических (внешних) особенностей (правильное телосложение и черты лица);
- физическое и психическое здоровье.
Требования, предъявляемые к донорской сперме:
- объем спермы более 1 мл;
- концентрация сперматозоидов в 1 мл эякулята более 80 млн;
- доля прогрессивно-подвижных форм более 60%;
- доля морфологически нормальных форм более 60%;
- криотолерантность (выживаемость сперматозоидов после заморозки).
Объем обследования доноров:
- определение группы крови и резус-фактора
- анализ крови на сифилис, ВИЧ, гепатиты В и С (действителен 3 месяца)
- обследование на инфекции: гонорея, хламидиоз, цитомегаловирус, герпес, уреаплазмоз, микоплазмоз (действительно 6 месяцев);
- осмотр и заключение терапевта (1 раз в год);
- осмотр и заключение уролога (1 раз в год);
- осмотр и заключение психиатра (однократно);
- медико-генетическое обследование (однократно), (клинико-генеалогическое исследование, кариотипирование и др. — по показаниям).
ИНТЕРЕСНОЕ
КОНСТАНТИНОС АРГИРОС — ГРЕЧЕСКИЙ ПЕВЕЦ, РОДИВШИЙСЯ С ПОМОЩЬЮ ЭКО

Константинос Аргирос родился 21 мая 1986 года в Афинах, отец — профессор физики, мать — врач. Константинос — один из троих детей в семье, у него есть брат и сестра. Это первая тройня, которая родилась в Греции с помощью экстракорпорального оплодотворения. В возрасте пяти лет он начал свои первые музыкальные шаги: учился играть на фортепиано, гитаре и других музыкальных инструментах. В подростковом возрасте вместе с друзьями он создал ансамбль «Blues Brothers», в котором Константинос пел и играл на рояле.
После окончания средней школы принимает участие в шоу Fame Story 3 телеканала ANT1, что послужило началом его профессиональной певческой карьеры. Вскоре он выступает в клубе «FIX» в Салониках, а затем идут концерты в Греции и за рубежом. Зимой 2005 года Аргирос выступает в одной программе с Анной Висси в клубе «?otaniko» в Афинах. Зимой 2006—2007 года поет на одной сцене вместе с Никосом Куркулисом и Келли Келекиду. Зимой 2007 года выступает в Салониках вместе с Йоргосом Янниасом.